Назад в доантибиотиковую эру?

Возрастающая устойчивость болезнетворных бактерий к антибиотикам — серьёзная угроза человечеству. Не исключено, что в будущем она обернётся новыми страшными эпидемиями. Но в чём причина такой устойчивости — в бесконтрольном применении антибиотиков в медицине, в использовании их в огромных объёмах в животноводстве или в чём-то ещё? Как возникает устойчивость микроорганизмов к антибактериальным препаратам?
Первые препараты против болезнетворных бактерий — сульфаниламиды, пенициллин и др. — начали успешно применять в клинической практике в 30—40-е годы ХХ века, и уже тогда устойчивость к ним представляла собой проблему. Дело в том, что явление антибиотикорезистентности возникло задолго до открытия человечеством антибиотиков. Миллиарды лет бактерии и грибы вырабатывали антибиотики — вещества для борьбы с другими бактериями и грибами. Те, в свою очередь, приобретали механизмы защиты от этих соединений.
Молекулярных механизмов защиты микроорганизмов от антибиотиков не так много. Они всегда связаны с изменениями в генах, и устойчивость к антибиотикам наследуется, переходя из поколения в поколение. Учёные обнаружили такие гены даже в арктической вечной мерзлоте возрастом 30 тысяч лет и в образцах кишечной микрофлоры «тирольского человека» — найденной в Альпах мумии возрастом более 5000 лет. И сейчас в окружающей среде и организмах диких животных бактерии, устойчивые к различным антибиотикам, и гены устойчивости встречаются повсеместно.
Клетка микроорганизма может приобрести устойчивость к антибиотику двумя способами. Первый — случайное изменение генов, то есть мутация. Антибиотик часто действует на микроорганизм, связываясь с мишенью — молекулой белка внутри клетки — и не давая ей выполнять свои функции. Такой мишенью может быть, например, фермент, при помощи которого протекают какие-то жизненно важные для клетки биохимические реакции. Мутация, произошедшая в гене мишени, может так её менять, что антибиотик потеряет или ухудшит способность связываться с ней и утратит свою силу.
Второй путь приобретения устойчивости для бактериальной клетки — получить гены устойчивости от другой клетки. Например, клетка может приобрести гены ферментов, разрушающих молекулы антибиотика, или гены специальных белков-насосов, которые выкачивают антибиотик из клетки наружу, предотвращая его губительное действие. Однако для закрепления и сохранения антибиотикорезистентности на уровне популяции микробов необходимо воздействие на популяцию самого антибиотика, создающего селективное (то есть осуществляющее отбор) давление, в результате которого выживают лишь клетки, обладающие устойчивостью. Выиграв конкурентную борьбу, они размножаются, распространяются и передают свои гены дальше. Чтобы устойчивые клетки получили преимущество, количество антибиотика должно быть в определённом диапазоне, ведь, если доза слишком мала, антибиотик не будет подавлять ни устойчивые, ни чувствительные бактериальные клетки, и никакая селекция не произойдёт, а слишком большая доза, наоборот, начнёт подавлять даже устойчивые клетки, и они опять не получат никакого преимущества.
То есть при воздействии антибиотика на популяцию происходит самый настоящий естественный отбор по дарвиновской модели, и можно сказать: «То, что микробов не убивает, делает их сильнее».
Сложно определить объёмы антибиотиков, вырабатываемых бактериями и грибами в природе, но, по оценкам, они огромны. Неизвестно, кто производит антибиотики в большем количестве — микроорганизмы в природе или человек для своих нужд. Процессы отбора устойчивых микробов эффективно идут и в окружающей среде.
В природе гены устойчивости к антибиотикам часто выполняют и другие, никак не связанные с антибиотиками функции. Например, белки-насосы, выводящие антибиотики из клетки, могут быть нужны для избавления её и от других токсичных соединений. В таком случае их гены распространяются и в отсутствие воздействия антибиотиков. Разнообразие генов устойчивости к антибиотикам в природе чрезвычайно велико, и наше счастье, что только часть из них обнаружена у опасных для человека микроорганизмов.
С начала применения различных классов антимикробных средств в медицине и ветеринарии селективное давление на микроорганизмы, вызывающие заболевания человека и животных, чрезвычайно возросло — в первую очередь это относится к больничным микробам. В условиях всё увеличивающихся масштабов применения антимикробных средств распространение антибиотикорезистентности было всего лишь вопросом времени.
В наши дни распространению устойчивости к антибиотикам способствуют также рост численности и скученности населения в развивающихся странах, доступность антибактериальных препаратов и всё более активное перемещение по миру людей, животных, продуктов питания и других товаров, а с ними — и устойчивых микроорганизмов.
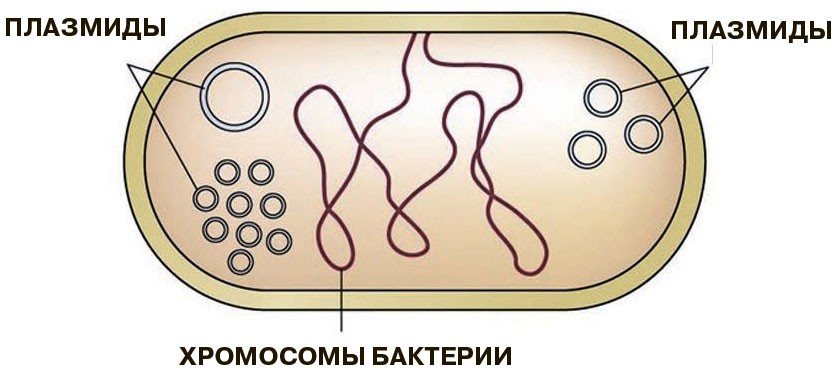
Если до начала применения антибиотиков человеком гены антибиотикорезистентности у бактерий находились преимущественно на хромосоме, то теперь чаще располагаются на плазмидах — маленьких кольцевых молекулах ДНК, которые могут легко передаваться от одной бактерии к другой. Посредством плазмид гены устойчивости передаются от микроба к микробу не только одного вида, но и других. В частности, болезнетворные бактерии могут получить такие гены от безобидной микрофлоры кишечника человека и животных и даже от свободноживущих бактерий окружающей среды. При этом плазмиды могут нести гены устойчивости сразу к нескольким различным классам антимикробных средств, да и разных плазмид в клетке может быть несколько. Свойство множественной устойчивости делает болезнетворные бактерии особенно опасными. К сожалению, встречаются даже так называемые панрезистентные бактерии, то есть устойчивые сразу ко всем видам эффективных против них препаратов. Определяемое плазмидами свойство устойчивости обратимо: в отсутствие селективного давления клетка может такую плазмиду потерять, чтобы не тратить ресурсы на поддержание ненужного генетического материала. Помимо плазмид существуют и другие формы и механизмы передачи генов устойчивости, например через поражающие бактерии вирусы — бактериофаги.
