Терапия зла
Как технологии лечения митохондриальных болезней 24 года идут к легализации
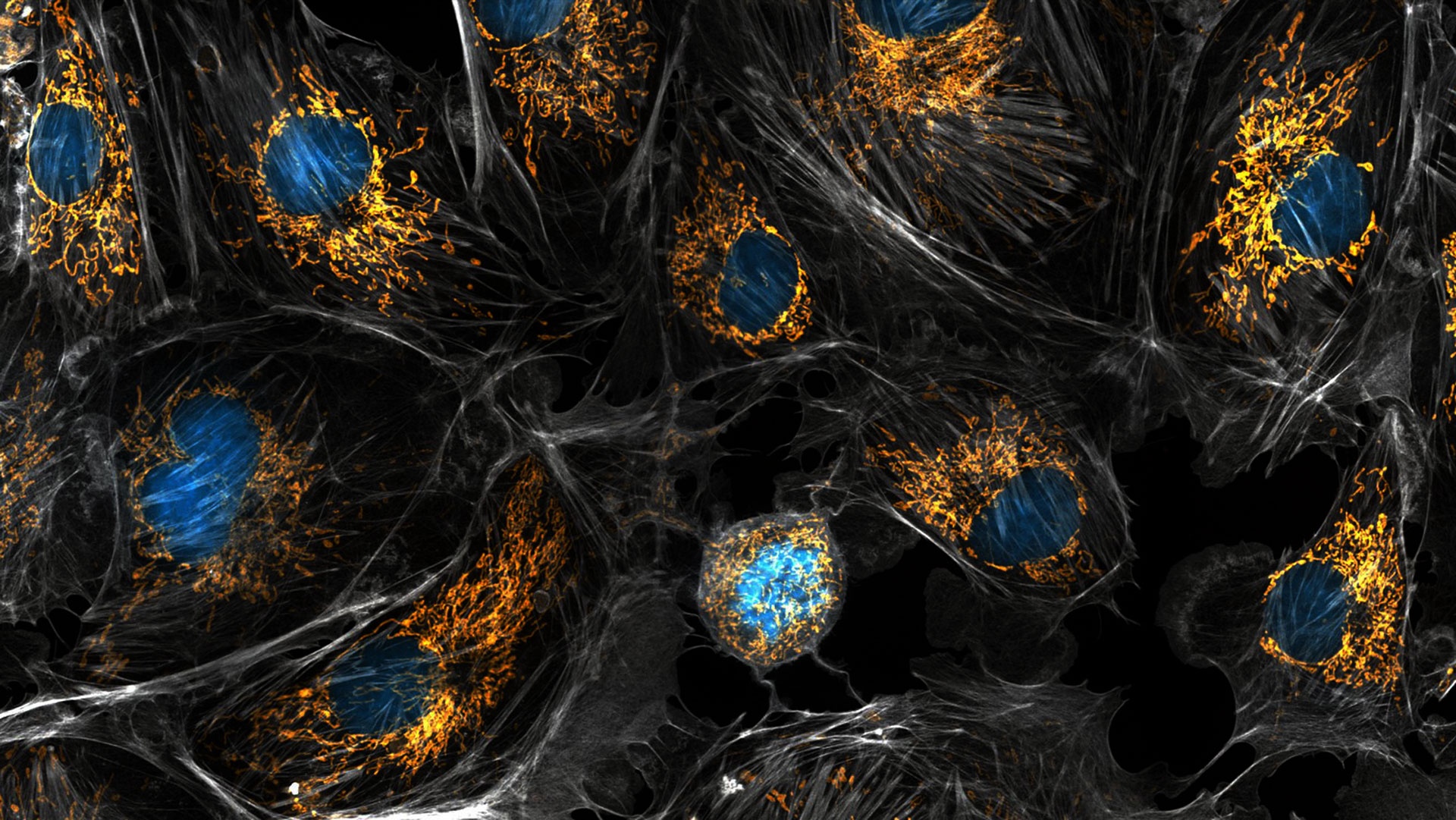
Некоторые генетические болезни мы могли бы лечить еще 20 лет назад — методом пересадки митохондрий. Но реальные попытки его применить закончились обвинениями ученых в евгенике, скандалами и запретами, а митохондриальные болезни так и остались неизлечимыми. С тех пор биотехнология шагнула вперед, у нас появились системы редактирования генома и первые пациенты, чьи гены удалось переписать. Время совершить очередной подход к митохондриальным генам. Сможем ли мы на этот раз обойтись без скандалов?
Первые шаги
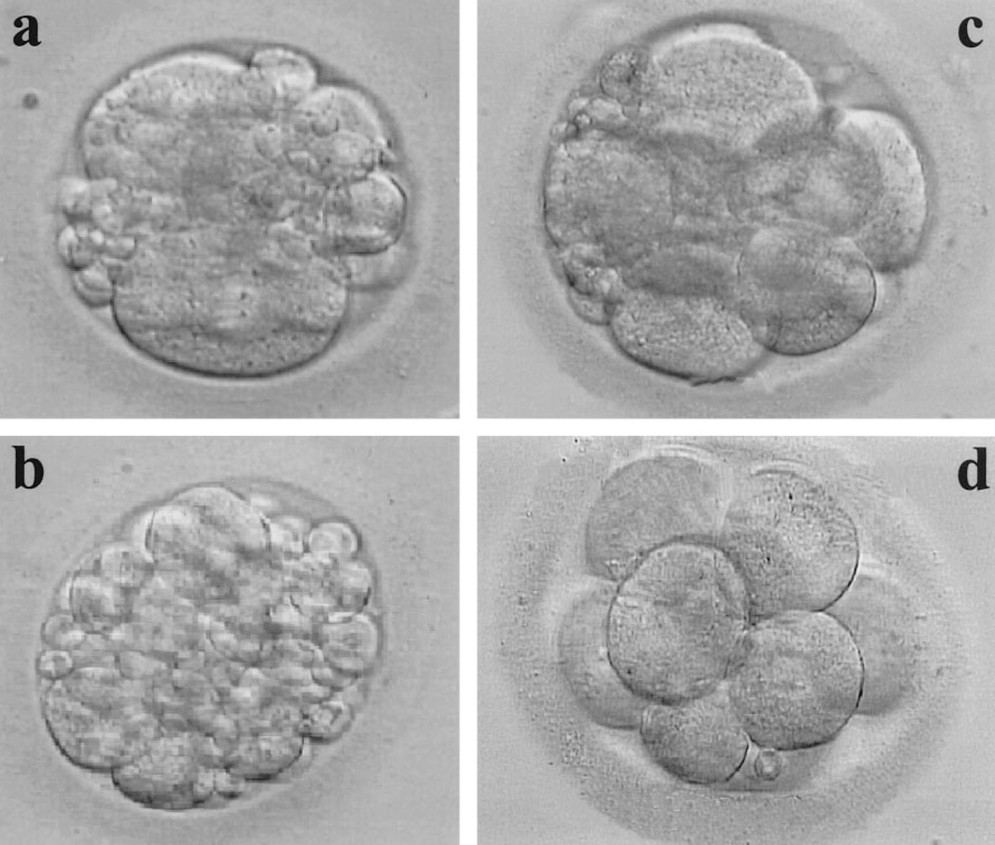
Когда в августе 1996 года врачи из клиники в Нью-Джерси ввели сперматозоиды мистера Отта в 14 яйцеклеток миссис Отт, никто еще не знал, какая из них превратится в маленькую Эмму и чем закончится эта история для пациентов с митохондриальными болезнями. Тогда супружеская пара Оттов готова была на любые риски после 6,5 лет тщетных попыток зачать ребенка, а доктор Жак Коэн надеялся на успех своей новой методики. Суть ее была проста: в процессе искусственного оплодотворения в яйцеклетку матери врачи ввели не только сперматозоид отца, но и десятую часть цитоплазмы из яйцеклетки молодой женщины-донора.
Из 14 яйцеклеток, оплодотворенных таким образом, шесть начали развиваться нормально, четыре подсадили в организм матери, одна прижилась, выросла в Эмму Отт и родилась в срок без осложнений. Коэн с коллегами отчитались в журнале The Lancet о том, что им успешно удалось восстановить фертильность 39-летней женщины, предыдущие зародыши которой развивались неправильно. Нью-Йоркские газеты вовсю рекламировали их успехи. Десятки бесплодных супружеских пар обращались в клинику за помощью, и за следующие четыре года на свет появились еще 16 подтверждений того, что методика работает.
А потом грянул гром.
Коэн и коллеги продолжали совершенствовать свою методику и следить за результатами. В 2000 году они обнаружили, что в разных зародышевых тканях и клетках новорожденных, которые появились на свет в результате пересадки цитоплазмы, остались следы донорских генов.
Возможно, это наблюдение и прошло бы незаметно, если бы в 2001 году они не опубликовали еще один короткий отчет, посвященный долгосрочным наблюдениям за детьми. На этот раз они нашли следы донорских генов в крови и слизистой щеки у двух годовалых младенцев и честно объявили: «это первый случай наследуемой генетической модификации» — чем и загубили все дело.
Фраза продолжалась словами «... которая привела к рождению нормальных здоровых детей», но это уже никого не волновало.
СМИ бросились обсуждать «первых в мире ГМ-детей» и говорить о возвращении евгеники. FDA, американский аналог Росздравнадзора, потребовало от репродуктивных клиник считать использование донорских яйцеклеток экспериментальной процедурой и получать на них специальное разрешение. Возведя «бумажную стену», бюрократия обуздала технологию и фактически похоронила спорный метод.
Чужой внутри
Сам же Коэн не ставил своей целью создание генетически модифицированных людей и даже не признавал свой метод модификацией — все гены ребенка остались на месте и никак не изменились. Он просто считал, что причина бесплодия кроется в постаревших яйцеклетках женщин и искал способ их омолодить. Более того, врачи из его команды специально следили, чтобы в микрокапилляр (с помощью которого в яйцеклетку вводили сперматозоид и донорскую цитоплазму) не попали чужие хромосомы — от донора им нужна была только цитоплазма, и ее забирали с той стороны яйцеклетки, где не было генетического материала. С этой частью процедуры они справились успешно: в крови детей никаких чужеродных ядерных генов впоследствии не обнаружили.
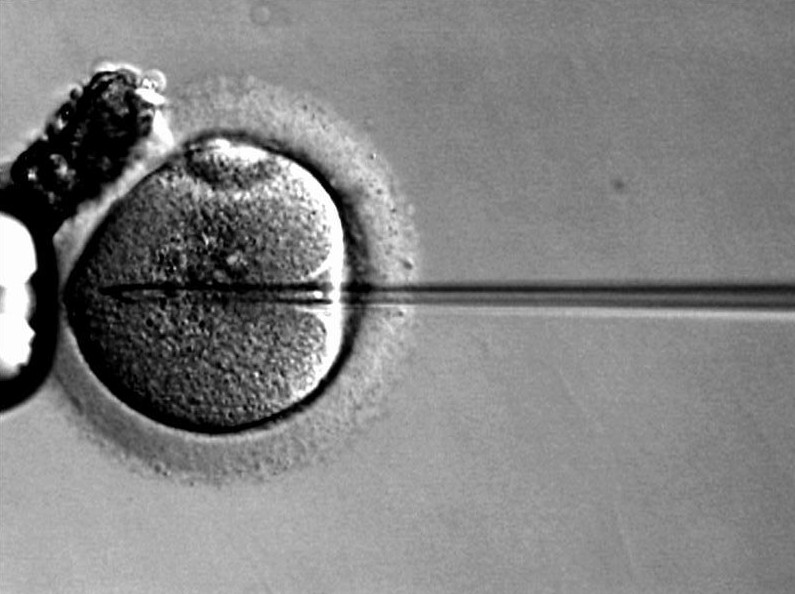
Однако вместе с донорской цитоплазмой в зародыш могли попасть и другие части яйцеклетки, в том числе, митохондрии. Сами по себе они могут быть даже полезны: добавочные митохондрии могут снабдить развивающуюся яйцеклетку дополнительной энергией.
У митохондрий внутри есть собственный геном. Именно его и нашел Коэн в клетках детей, что побудило его использовать столь напугавшее приличную общественность словосочетание «генетическая модификация».
Гетероплазмия — соседство нескольких типов митохондрий в одной клетке — сама по себе не влияет на внутриклеточную жизнь. Более того, она естественным образом появляется в стареющих клетках человека, по мере того как митохондрии накапливают мутации. Поэтому нет никаких причин думать, что чужая митохондриальная ДНК могла повлиять на судьбу и развитие детей. В 2016 году Коэн и коллеги отчитались о здоровье уже выросших «экспериментов»: никаких серьезных аномалий развития, никаких тяжелых болезней, хорошие оценки в школе.
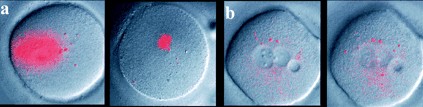
Но научное сообщество волновало не только здоровье детей. Гораздо более важным аргументом стал тот факт, что часть этих детей — в том числе и «первенец» Коэна Эмма Отт — девочки, а значит, могут передать свой необычный митохондриальный состав по наследству, положив начало клану «неестественно» гетероплазмичных людей.
С тех пор появились свидетельства того, что гетероплазмия в клеточных культурах бывает обратимой, и пришлые митохондрии на чужбине постепенно вымирают. Но многие участники исследований Коэна отказались проверять кровь своих взрослых детей на гетероплазмию, и мы едва ли теперь узнаем, насколько состоятельны были опасения FDA. Запрет регулятора остается в силе по сей день, и ученым пришлось искать обходные пути к лечению бесплодия.
Вторая мать
Коэн так и не смог сказать наверняка, какая именно часть донорской цитоплазмы если не омолодила яйцеклетки, то хотя бы помогла женщинам забеременеть. Это могли быть не только органеллы, но и какие-нибудь отдельные молекулы из молодой цитоплазмы, например, белки или информационные РНК. Тем не менее, работа ученого создала важный прецедент: для создания ребенка можно использовать донорский материал третьего человека. И как только его эксперименты заглохли под пристальным взглядом FDA, дальнейший прогресс переехал в Китай.
